Misją Instytutu jest dzialalność naukowo-badawcza prowadząca do nowych rozwiązań technicznych i organizacyjnych użytecznych w kształtowaniu warunków pracy zgodnych z zasadami bezpieczeństwa pracy i ergonomii oraz ustalanie podstaw naukowych do właściwego ukierunkowywania polityki społeczno-ekonomicznej państwa w tym zakresie.

KONSTRUKCJA ODZIEŻY CHRONIĄCEJ PRZED UGRYZIENIEM
PRZEZ KLESZCZE
Autorzy: dr inż. Adam Pościk, dr Joanna Szkudlarek, Centralny Instytut Ochrony Pracy - Państwowy Instytut Badawczy
Kleszcz (Ixodes ricinus) należy do grupy roztoczy pasożytniczych (Para-sitiformes), do rodziny kleszczy (Ixodidae). Ixodes ricinus jest szeroko rozpowszechniony w Europie. Jedynym miejscem w Europie, gdzie nie występuje, są północne krańce kontynentu. Mapę występowania kleszczy przedstawiono na Rys. 1.
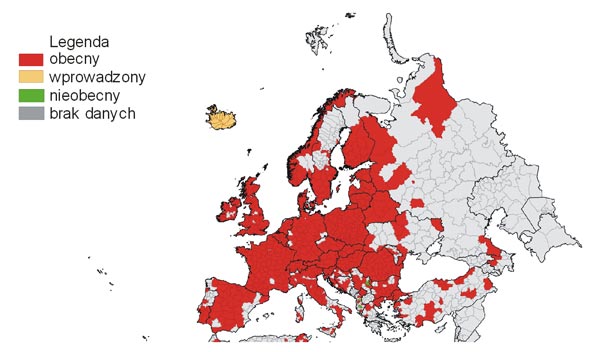
Rys 1. Mapa występowania Ixodes ricinus w Europie (kwiecień 2017)
Źródło: https://www.ecdc.europa.eu/sites/default/files/images/ticks-maps-Ixodes-ricinus-April-2017.jpg (rysunek udostępniony do pobierania i cytowania przez wydawcę; legenda przetłumaczona na język polski przez autora)
Kleszcze z gatunku Ixodes ricinus (patrz Rys. 2.) można spotkać w różnego typu siedliskach.

Rys. 2. Kleszcz z gatunku Ixodes ricinus
Szczególnie często bytują w lasach liściastych i mieszanych, zwłaszcza graniczących z łąkami i pastwiskami, oraz w wysokich trawach. Przebywają w zagajnikach, obszarach porośniętych paprociami, w niskim krzewach, na brzegach jezior i rozlewiskach. Poza typowym dla kleszczy środowiskiem leśno-łąkowym można je coraz częściej spotkać na trawnikach, w parkach czy w przydomowych i działkowych ogródkach [1]. Kleszcze dzięki budowie swego ciała i zachowaniu potrafią się doskonale dostosować do środowiska, co czyni je zwierzętami wysoko wyspecjalizowanymi. Kleszcze bytują głównie w wysokich trawach, dlatego przyczepiają się najczęściej do dolnej części odzieży, na wysokości podudzia. Kleszcze na przednich odnóżach mają organ wyczuwający zapachy: feromony, dwutlenek węgla, kwas masłowy, a także ciepło i drgania, dzięki którym wyczuwają ofiarę [1]. Kleszcze są nosicielami bakterii Borrelia burgdorferi, wywołujących boreliozę, oraz wirusów wywołujących kleszczowe zapalenie mózgu (KZM) [2,3]. W przypadku KZM wystarczy ukłucie przez zainfekowanego kleszcza, żeby pojawiło się bardzo duże ryzyko infekcji. W ostatnich latach notowany jest dynamiczny wzrost liczby zachorowań zarówno na boreliozę, jak i na KZM. Ryzyko zakażenia występuje obecnie w całej Polsce, nie tylko w lasach, lecz także na obszarach miejskich.
Kleszcze nie polują aktywnie na swoich żywicieli, czyli np. nie skaczą na nich z drzew. Kleszcze wyczekują na ofiarę, siedząc na źdźbłach trawy lub w poszyciu leśnym. Czekają na moment, gdy w pobliżu będzie przechodził odpowiedni żywiciel i otrze się o ich stanowisko. Tylko wtedy przedostaną się na jego ciało – gdy żywiciel mija stanowisko kleszcza, ten ostatni błyskawicznie (w ułamku sekundy) haczykami przednich odnóży zaczepia się mocno o skórę, sierść lub ubranie.
Kleszcze są odpowiedzialne za przenoszenie wielu drobnoustrojów chorobotwórczych dla człowieka. Największe znaczenie mają bakterie wywołujące boreliozę z Lyme oraz wirusy powodujące kleszczowe zapalenie mózgu. W obu chorobach do zakażenia dochodzi w wyniku ukłucia przez zakażonego kleszcza [4,9,10,11].
Borelioza jest chorobą rozwijającą się w wyniku zakażenia bakteriami Borrelia burgdorferi. Zakażenie tą chorobą możliwe jest po spełnieniu dwóch warunków: po pierwsze kleszcz musi być wektorem bakterii (nie wszystkie kleszcze są zakażone), po drugie czas żerowania kleszcza musi być wystarczająco długi (od 12 do 24 godzin), aby wraz z jego śliną do krwiobiegu dostała się ilość bakterii umożliwiająca zakażenie. Dlatego ważne jest jak najszybsze usunięcie kleszcza ze skóry. Według danych SANEPIDU [12] w ostatnich latach liczba zachorowań gwałtownie rośnie. O ile w roku 2010 zarejestrowano 9011 przypadków boreliozy, to w 2017 było ich aż 21 515 (patrz Rys. 3.).
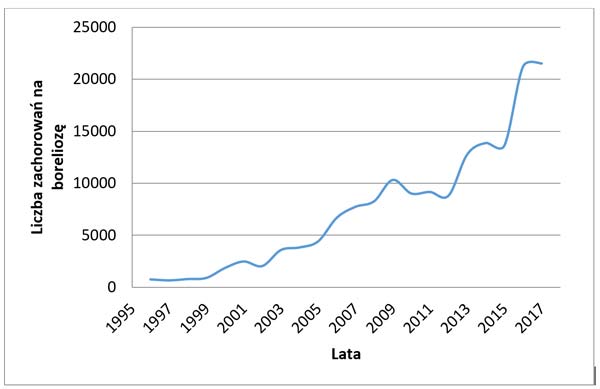
Rys. 3. Liczba zarejestrowanych przypadków zachorowań na boreliozę w latach 1996-2017
Źródło: praca własna autora
Drugą z chorób jest kleszczowe zapalenie mózgu (KZM) wywołane wirusem z grupy Flaviviridae. Pierwsze objawy zachorowania pojawiają się najczęściej od 7 do 14 dni od ukąszenia przez kleszcza. Choroba rozpoczyna się wysoką gorączką oraz objawami grypopodobnymi. Po kilku dniach lepszego samopoczucia występuje druga faza choroby związana z zajęciem ośrodkowego układu nerwowego. U chorych dochodzi do zaburzeń świadomości, śpiączki i porażenia kończyn. Następstwem choroby mogą być: niedowład lub zanik mięśni, zaburzenia koncentracji, depresja. U około 25% pacjentów choroba kończy się długotrwałymi niedowładami, porażeniem nerwów, a czasami nawet śmiercią.
W przypadku tej choroby wystarczy ukłucie przez zainfekowanego kleszcza, żeby pojawiło się bardzo duże ryzyko infekcji. W Polsce co roku rejestruje się od 150 do 350 zachorowań na KZM [12]. Również w tym przypadku obserwowany jest wzrost liczby zachorowań w porównaniu z poprzednimi latami. Zwiększył się również obszar występowania ryzyka zakażenia [4,12]. Choroba ta występuje już nie tylko w województwach podlaskim i warmińsko-mazurskim, ale na terenie całej Polski.
Kleszcze bytują głównie w wysokich trawach, dlatego przyczepiają się do dolnej części odzieży, na wysokości (do około 60 cm) dolnej części podudzia. Z uwagi na: konieczność zapewnienia stałego stężenia wydzielających się repelentów, szkodliwość tych substancji dla człowieka oraz konieczność okresowej konserwacji odzieży (prania i suszenia), brak jest możliwości aplikacji w sposób trwały tych repelentów do materiału odzieżowego.
Skutecznym rozwiązaniem tego problemu może być zastosowanie elementów odzieżowych zawierających wymienne wkłady nasączone repelentami, w postaci opasek przyszytych do odzieży lub mocowanych do niej za pomocą np. rzepów.
Ponieważ kleszcze przyczepiają się najczęściej do dolnej części odzieży na wysokości podudzia, elementy te powinny zostać zamocowane do nogawek spodni.
W przypadku wykonywania przez pracowników prac leśnych w gęstych lasach liściastych i mieszanych, o wysokiej wilgotności podłoża, oraz prac polegających na kontroli upraw i młodników wskazane jest zastosowanie dodatkowych elementów odzieżowych zawierających repelenty, zamocowanych na nodze powyżej kolana.
Nanoszenie repelentów lub pestycydów na inne elementy odzieżowe niż spodnie (np. bieliznę, kurtki, bluzy, kołnierze czy czapki) ma uzasadnienie jedynie w przypadku osób przyjmujących pozycję klęczącą lub leżącą (np. myśliwych lub zbieraczy runa leśnego).
Ze względu na potencjalnie szkodliwe działanie repelentów (m.in. permetryny i DEET) na organizm człowieka, szczególnie podczas długotrwałej ekspozycji, wskazane jest zastosowanie materiałów barierowych zapobiegających bezpośredniemu kontaktowi skóry z materiałem odzieżowym nasączonym repelentami lub pestycydami.
Na Rys. 4. podano przykład konstrukcji opaski zawierającej repelenty odstraszające kleszcze.
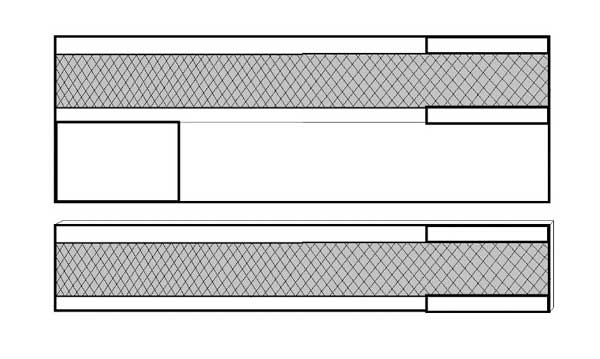
Rys. 4. Konstrukcja opaski odstraszającej kleszcze
Źródło: praca własna autora
W konstrukcji opaski wykorzystano taśmę poliamidową tkaną, o szerokości 50 mm. Kieszeń na wkład zawierający repelenty wykonano z tkaniny poliestrowej o masie powierzchniowej 240 g/m2, o wykończeniu hydrofobowym. Do tkaniny poliestrowej zamocowano dzianą siatkę z przędzy poliestrowej o wymiarach oczek 3,0 mm × 2,0 mm i wielkości 400 mm × 50 mm. Schemat konstrukcji wkładu zawierającego repelent przedstawiono na Rys. 5.
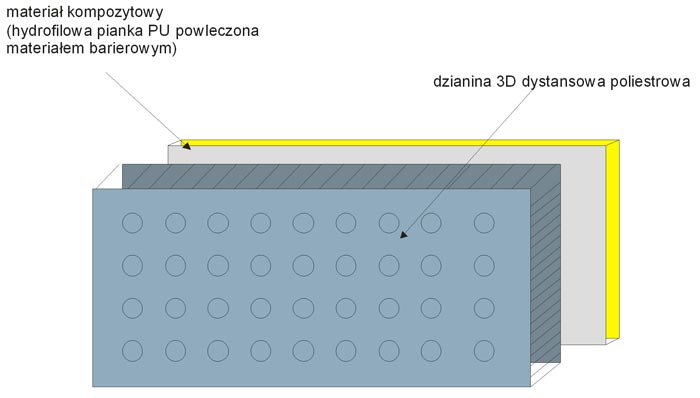
Rys. 5. Konstrukcja wkładu zawierającego repelenty odstraszające kleszcze
Źródło: praca własna autora
Na podstawie wstępnych założeń konstrukcyjnych wykonano modele opasek. W przypadku zastosowania DEET jako repelentu przewidziano zastosowanie dodatkowej warstwy z dzianiny 3D, chroniącej wkład przed nadmiernym działaniem wody, np. podczas opadów deszczu. W przypadku zastosowania permetryny brak jest możliwości zastosowania dziany dystansowej ze względu na kontaktowy mechanizm działania tego repelentu na kleszcze. Wkład mocowany jest do opaski za pomocą rzepów odzieżowych.
Widok modelu opaski odstraszającej kleszcze przedstawiono na rysunku 6.

Rys. 6. Model opaski odstraszającej kleszcze (zawierającej wkład nasączony DEET)
Źródło: zdjęcie wykonane przez autora
Widok wkładu nasączonego DEET przedstawiono na rysunku 7.

Rys. 7. Widok wkładu nasączonego roztworem repelentu DEET
Źródło: zdjęcie wykonane przez autora
W konstrukcji wkładu zastosowano materiał kompozytowy składający się z pianki hydrofobowej oraz warstwy barierowej, zabezpieczającej przed przenikaniem repelentów do skóry użytkownika.
Zalecane jest zastosowanie 20-procentowego roztworu DEET w etanolu o stężeniu w 96%, naniesionego równomiernie na wkład za pomocą atomizera, w ilości od 1 do 1,5 ml – jako repelentu.
Przykładowy sposób nanoszenia repelentu na wkład chłonny:
- Wyjąć wkład z opaski.
- Nanieść repelent równomiernie na wkład tekstylny za pomocą atomizera.
- Zastosować zalecaną dawkę repelentu: maksymalnie do 1 ml (10 naciśnięć atomizera) na 8 godzin.
- Poczekać na odparowanie rozpuszczalnika.
- Włożyć wkład do wnętrza opaski, zapiąć rzepy.
- Założyć opaski na podudzie powyżej kostki.
- Umyć ręce wodą z mydłem.
Sposób mocowania opasek na odzieży ochronnej przedstawiono na Rys. 8.

Rys. 8. Sposób mocowania opasek na odzieży ochronnej
Źródło: zdjęcie wykonane przez autora
BIBLIOGRAFIA
- K. Siuda. Kleszcze Polski (Acari: Ixodida). Część 1. Zagadnienia ogólne. Wydawnictwo Naukowe PWN. Warszawa 1991.
- Ż. Smoleńska, A. Matyjasek, Z. Zdrojewski. Borelioza — najnowsze rekomendacje w diagnostyce i leczeniu. Forum Reumatol. 2016, tom 2, nr 2, 58–64.
- E. Cisak, J. Zwoliński. Profilaktyka boreliozy i innych chorób przenoszonych przez kleszcze jako chorób zawodowych. Instytut Medycyny Pracy im. J. Nofera. Łódź 2011.
- H. Mehlhorn, G. Schmahl, N. Mencke, T. Bach. The effects of an imidacloprid and permethrin combination against developmental stages of Ixodes ricinus ticks. Parasitol. Res. 2003, Jul. 90, Suppl 3, 119 –121. Epub 2003, Aug 19.
- A. Buczek, K. Bartosik, P. Kuczyński. Comparison of the toxic effect of pyrethroids on Ixodes ricinus and Dermacentor reticulatus females. Annals of Agricultural and Environmental Medicine 2014, vol. 21, No 2, 263–266.
- D. Kiewra. Ocena wektorowej roli kleszczy Ixodes ricinus L. 1758 (Acari, Ixodidae) w transmisji krętków Borrelia burgdorferis na terenie Polski, ze szczególnym uwzględnieniem Dolnego Śląska. Instytutu Genetyki i Mikrobiologii Uniwersytetu Wrocławskiego. Wrocław 2014.
- A. Buczek, C. Błaszak. Stawonogi pasożytnicze i alergogenne. Wydawnictwo KGM. Lublin 2000.
- Raport Narodowego Instytutu Zdrowia Publicznego – Państwowego Zakładu Higieny Zakładu Epidemiologii i Chorób Zakaźnych i Nadzoru. Choroby zakaźne i zatrucia w Polsce w 2017 roku. Warszawa 03.2018.
- P. Stefanoff, B. Rubikowska, J. Bratkowski, Z. Ustrnul, S.O. Vanwambeke, M. Rosinska. A predictive model identified tick-borne encephalitis high risk areas in regions where no cases were reported previously. Poland, 1999-2012. International Journal of Environmental Research and Public Health 2018, 15(4), 677.
- Guide to application of the PPE Regulation 2016/425. European Commision.1 edition, April 2017. https://eur-lex.europa.eu/legal-content/EN/TXT/ ?uri=CELEX:32016R0425
- E. Kociołek-Balawejder. Środki odstraszające owady (inspects repellents)
w ochronie ludzi. Prace Naukowe Uniwersytetu Ekonomicznego we Wrocławiu 2009, nr 57, Nauki Inżynierskie i Technologie. - J. Skolarczyk, J. Pekar, B. Nieradko-Iwanicka. Zaburzenia immunologiczne wywołane narażeniem na insektycydy z grupy pyretroidów. Postepy Hig. Med. Dosw. (online) 2017, 71, 446–453.
- A. Buczek, K. Bartosik, P. Kuczyński. Comparison of the toxic effect of pyrethroids on Ixodes ricinus and Dermacentor reticulatus females. Annals of Agricultural and Environmental Medicine 2014, vol. 21, No 2, 263–266.
